De nombreux troubles peuvent être à la source des douleurs au genou. Pourtant, parmi eux, le syndrome fémoro-patellaire, est l’une des causes les plus fréquentes, aussi bien chez les sportifs que les personnes plus sédentaires. Il est alors essentiel de le comprendre : causes, symptômes et traitements, on vous explique tout !
Quelles sont les causes du syndrome fémoro-patellaire ?
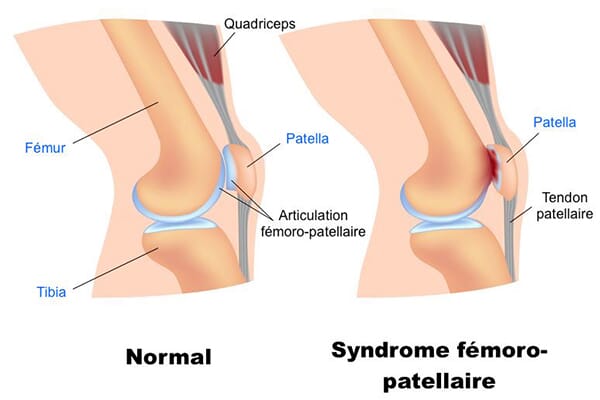
Mais d’ailleurs, le syndrome fémoro-patellaire, c’est quoi ?
Il faut d’abord savoir que l’articulation du genou est composée de trois os : le fémur, situé dans la cuisse, le tibia, et la rotule. En médecine, on appelle cette dernière « patella ». Le syndrome fémoro-patellaire fait donc référence à la jointure entre le fémur et la rotule, ainsi qu’aux parties cartilagineuses concernées. Plus précisément, il s’agit d’une douleur anormale lors du frottement naturel de la rotule et du fémur. En effet, à chaque extension du genou, l’os de la rotule coulisse contre le fémur. C’est ce glissement de la rotule dans la gouttière du fémur qui peut s’avérer problématique. Une anomalie dans ce mouvement, qu’elle soit due, entre autres, à l’usure du cartilage ou au mauvais alignement de l’articulation, peut être particulièrement douloureuse pour le patient, que ce soit pendant ou après l’effort.

S’il arrive que le SFP soit causé par une blessure ou un traumatisme, les causes sont en fait très diverses, et il peut apparaître chez n’importe qui, bien que le risque augmente selon certains facteurs. Cette condition affecte surtout les sportifs et les personnes qui doivent beaucoup bouger lors de leur métier, bien que les sédentaires ne soient pas exclus. Le syndrome fémoro-patellaire représente même entre 16 % et 25 % de toutes les blessures qui atteignent les amateurs de course à pied (1) ! En plus de cela, le sexe même du patient entre en compte : les femmes sont deux fois plus à risque que les hommes. Il existe cependant de nombreux facteurs pré-disposants au syndrome fémoro-patellaire. Parmi eux, on trouve :
- Les anomalies anatomiques ;
- Les défauts d’alignement de la jambe ;
- Les dysfonctionnements musculaires, comme le manque de flexibilité musculaire (par exemple une faiblesse du quadriceps) ;
- L’hypermobilité de la rotule ;
- Les antécédents de chirurgie ;
- Les chocs et traumatismes au genou.
En plus de ces facteurs qui concernent le patient lui-même, il existe des facteurs extérieurs : type de sport pratiqué, usage fréquent d’escaliers, et chaussures inadaptées (talons, par exemple) sont autant de paramètres qui augmentent le risque de souffrir d’un syndrome fémoro-patellaire.
Il existe cependant des moyens de prévenir l’apparition du syndrome fémoro-patellaire, notamment en pratiquant avec modération les sports qui demandent une grande mobilité du genou, tels que la course à pied, la danse, le football ou encore le basket. Pour les sportifs, porter une genouillère rotulienne ou une bande de taping peut véritablement faire des miracles.
Quels sont les symptômes du syndrome fémoro-patellaire ?
Non traité, le SFP peut entraîner une dégradation du cartilage de la rotule, à cause du frottement du fémur contre la rotule, et ainsi évoluer vers une arthrose, irréversible. C’est pourquoi il est important de savoir le reconnaître. Voici les signes qui permettent de le diagnostiquer (2) :
- Douleurs au genou, particulièrement sur la face avant ;
- Douleurs lors de la pratique du sport, en montant les escaliers, ou en position accroupie ;
- Sensation de craquement ou de crépitement en pliant le genou ;
- Faiblesse dans le genou, sensation momentanée de genou qui lâche.
La douleur s’intensifie lors des flexions du genou, comme lorsque l’on s’assied, court, ou nage. C’est pourquoi elle est particulièrement présente chez les sportifs, bien qu’elle se maintienne généralement même après la séance de sport.
Pour diagnostiquer le syndrome fémoro-patellaire, il est important de consulter un médecin, et de lui rapporter ces symptômes. En effet, le SFP étant peu détectable à l’imagerie médicale, le médecin se fiera grandement à la parole du patient pour poser un diagnostic et proposer un traitement. Toutefois, une radiographie peut se révéler utile, pour écarter la possibilité d’une lésion structurelle du genou.
Le diagnostic comprendra également un examen clinique du genou, voire de la jambe entière. Cet examen est essentiel, car le SFP peut parfois être difficile à détecter, puisqu’il n’existe pas de symptôme pathognomonique, c’est-à-dire de symptôme inhérent à cette condition, qui permettrait le diagnostic immédiat. Cet examen se fera en plusieurs temps, avec par exemple une inspection de l’alignement du genou, une palpation, ou encore des exercices de flexion et d’extension. Dans la majorité des cas, cet examen, additionné à ce que rapporte le patient, suffiront à poser un diagnostic, et une IRM ne sera pas nécessaire (1). Toutefois, on y a parfois recours, principalement pour écarter des éventuelles lésions des ligaments croisés ou du ménisque (3).
Traitement & Exercices conseillés pour soulager le syndrome fémoro-patellaire douloureux
Le traitement du syndrome fémoro-patellaire repose avant tout sur la rééducation, qui permettra de soulager la douleur patellaire, c’est-à-dire la douleur rotulienne. C’est pourquoi il est souvent nécessaire de consulter un kiné, qui prescrira les exercices nécessaires. L’objectif de cette rééducation sera alors de rétablir l’équilibre entre les muscles antérieurs et les muscles postérieurs.
Cela passera le plus souvent par un renforcement du muscle quadriceps (4) : une pratique qui s’est montrée d’une efficacité redoutable pour soulager la douleur patellaire. Mais, selon les cas, et notamment selon les facteurs de risques présents chez chacun des patients, d’autres exercices peuvent être nécessaires, en particulier au niveau des hanches, notamment des abducteurs.
À cela, s’ajoutent d’autres traitements complémentaires, qui peuvent être ajoutés selon les cas :
- Port de semelles orthopédiques ;
- Port d’orthèse plantaire (5) ;
- Port d’orthèse du genou ou de genouillère rotulienne ;
- Port d’une bande de taping ;
- Prise d’AINS (anti-inflammatoires non-stéroïdiens) pour diminuer l’inflammation ;
- Massages thérapeutiques.

S’il est correctement diagnostiqué et pris en charge, le syndrome fémoro-patellaire dure en général entre 1 et 6 mois, selon les cas. Toutefois, certains patients continuent de se plaindre de mouvements douloureux ; même après le traitement, bien que cela reste minoritaire.
Il n’y a généralement pas besoin de faire une opération, et la chirurgie est même parfois contre-indiquée. Mais il arrive qu’une arthroplastie soit nécessaire, c’est-à-dire la reconstruction de l’articulation, le plus souvent nécessitant une prothèse totale du genou. Elle n’aura d’utilité que lorsqu’une anomalie aura été détectée dans la structure même de l’articulation, ce qui est un cas minoritaire. Elle permettra alors de rétablir la pleine mobilité du genou et d’éliminer la douleur. L’hospitalisation dure généralement de 2 à 5 jours, et la convalescence demande un arrêt de travail de trois mois environ, bien que cela dépende de chaque cas, et que l’avis d’un professionnel est donc indispensable.
Quel sport pratiquer avec un syndrome fémoro-patellaire ?
Lorsque l’on souffre d’un syndrome fémoro-patellaire, l’activité sportive peut être bénéfique comme nocive, selon laquelle on pratique. En fait, les sports qui demandent beaucoup de flexions du genou peuvent non seulement provoquer la douleur, mais en plus aggraver les symptômes. C’est pourquoi il est important de choisir son sport avec soin.
Voici quelques activités sportives recommandées pour les patients atteints du syndrome fémoro-patellaire :
- La natation, pour l’effet massant de l’eau ;
- Le vélo, à condition de le pratiquer sans trop de résistance et en évitant les montées ;
- La marche, particulièrement sur terrain plat et souple ;
- Le fitness, à condition d’éviter les exercices mobilisant beaucoup le genou, comme les squats ;
- Les sports dits « doux » comme l’aquagym, le yoga ou le tai-chi chuan.

À l’inverse, voici les sports qui risquent d’aggraver le syndrome fémoro-patellaire, car ils demandent une grande mobilité du genou :
- La course à pied ;
- Les sports sur terrains durs, comme le basketball, le football, le rugby ou encore le handball ;
- La danse ;
- L’haltérophilie ;
- La randonnée en montagne ;
- La presse ;
- Le step ;
- L’aviron ;
- Les sports de combat.
De manière générale, une règle prévaut : il faut éviter toute activité physique qui provoque une douleur sur l’articulation, qu’elle se manifeste pendant ou après l’effort.
L’utilisation d’une bande de taping est fortement recommandée (6), car elle soulagera le patient immédiatement, pour lui permettre de continuer à pratiquer les sports recommandés, tout en prévenant le risque d’aggravation. Ces bandes adhésives, correctement positionnées autour de la rotule, permettent de stabiliser l’articulation, et donc de placer la rotule de manière à limiter l’amplitude de ses mouvements en diminuant les frottements avec le fémur. Il s’agit donc de corriger immédiatement la position rotulienne de manière externe. Les bénéfices sont doubles : prévenir le risque d’aggravation et soulager la douleur. Si les bienfaits sont prouvés, la technique utilisée doit s’adapter au patient, notamment aux éventuels dysfonctionnements anatomiques qui provoquent le SFP. Le positionnement du taping ne sera ainsi pas le même qu’il s’agisse d’un mauvais alignement de la rotule, ou d’une faiblesse du quadriceps. C’est pourquoi il est important de faire appel à un kiné ou autre professionnel de la santé.

L’orthèse peut également être utile pour les sportifs atteints du SFP. Généralement sous forme de genouillère souple, elle permettra alors de maintenir la rotule lors des contractions des quadriceps. Elle peut également s’avérer très utile lors des activités quotidiennes, et permettra par exemple aux patients de soulager la douleur lors de la montée des escaliers, ou de la marche sur terrain incliné.
Références
(1) Saubade, M. Martin, R. Becker, A. (2014). Mieux comprendre le syndrome douloureux fémoro-patellaire… pour mieux le traiter. Revue médicale suisse, 437.
(2) Jung, M., & Ziltener, J. L. (2000). Le syndrome douloureux fémoro-patellaire. SCHWEIZERISCHE ZEITSCHRIFT FUR SPORTMEDIZIN UND SPORTTRAUMATOLOGIE, (1), 37-43.
(3) Reynaud, V. (2020). Le syndrome fémoro-patellaire. Dochead dossier.
(4) Rambaud, A., Philippot, R., & Edouard, P. (2013). La prise en charge rééducative globale de patients présentant un syndrome fémoro-patellaire: la lutte contre l’effondrement du membre inférieur par le renforcement du moyen fessier. Journal de Traumatologie du Sport, 30(4), 232-239.
(5) Collins, N., Crossley, K., & Beller, E. (2010). Syndrome fémoropatellaire: orthèse plantaire ou physiothérapie?. Minerva, 9(3), 34-35.
(6) Blanchette, d., lavigne, p., léger-st-jean, b. e. n. j. a. m. i. n., & terme, o. à. l. syndrome fémoro-patellaire traitement conservateur en physiothérapie.